We zijn aan het werven ! Kom bij ons en maak het verschil in onze ziekenhuizen
Colonoscopie
Afin que vous soyez clairement informé(e) du déroulement de cet examen, nous vous invitons à lire attentivement ces informations. Votre médecin est à votre disposition pour vous exposer en complément toute autre précision que vous souhaiteriez.
Qu'est-ce qu'une coloscopie ?
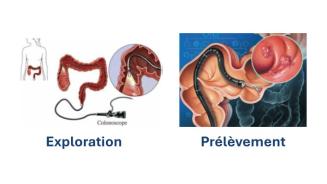
La coloscopie est une exploration visuelle du côlon permettant de mettre en évidence des maladies de cet organe, ce qui permet à votre médecin de déterminer l’origine de vos symptômes. Par ailleurs, cet examen permet de dépister des lésions (polypes) de cancer colorectal débutant et le cas échéant de réaliser des prélèvements c’est-à-dire des biopsies (qui seront analysés au microscope) ou de les enlever directement (polypectomie).
Pourquoi réaliser une colonoscopie ?
Votre médecin vous a proposé cet examen compte tenu de symptômes évoquant un problème du tube digestif inférieur (côlon) ou dans un but de dépistage de polypes. La coloscopie se fait au moyen d’un endoscope (tube flexible dont le bout est muni d’une caméra vidéo et d’une lampe) afin de détecter des lésions internes et de pouvoir faire des prélèvements (biopsies) ou une ablation si nécessaire. Cet examen contribue à établir un diagnostic dans divers problèmes (diarrhées, douleurs abdominales, troubles du transit, hémorragies, anémie, perte de poids, détection de tumeurs,..). Il permet également de retirer des polypes ou coaguler des lésions responsables de saignements.
Comment vous préparer à une colonoscopie ?
Avant la procédure :
Expliquez à votre médecin quels sont vos antécédents (problèmes de santé connus) et quels médicaments vous prenez habituellement.
Médicaments - maladies :
- Si vous avez subi durant la semaine qui précède la coloscopie un lavement baryté ou un transit baryté : il faut postposer la coloscopie et prendre de l’huile de paraffine ;
- Si vous prenez du fer : arrêter de le prendre 10 jours avant la coloscopie ;
- Si vous prenez du Ticlid® ou du Plavix® : arrêter le 5 jours avant la coloscopie sur avis de votre cardiologue ;
- Si vous prenez des médicaments pour fluidifier le sang :
- héparine de bas poids moléculaire (Fraxiparine®, Clexane®, Innohep®, Fraxodi®) : arrêter le 24 h avant la coloscopie ;
- Sintrom® : arrêt 5 jours avant la coloscopie et relais par héparine selon l’indication de votre médecin.
- Eliquis®, Xarelto®, Pradaxa® : arrêt 2 à 3 jours avant la coloscopie, sans relais, selon les indications de votre médecin.
- Si vous souffrez de glaucome, de diabète, de problèmes prostatiques ou d’une allergie médicamenteuse : signalez le à votre médecin.
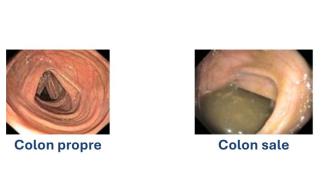
Le côlon doit être parfaitement propre pour permettre un examen précis et réaliser des gestes thérapeutiques utiles. Un colon qui n’est pas propre, compromet largement la qualité de l’examen et les informations diagnostiques attendues. Pour cela, vous devez suivre à la lettre les instructions qui vous seront données pour cette préparation (régime sans déchets les jours précédents l’examen et boisson destinée à vider le côlon la veille de l’examen). Votre médecin pourra éventuellement adapter ces préparations en fonction de votre dossier médical. Merci de consulter les informations relatives à la préparation à la colonoscopie.
Vous devez impérativement être à jeun (ni boire, ni manger, ni fumer) depuis 6 h avant l’examen. Enlevez vos éventuelles prothèses dentaires et lunettes. Vous pouvez appliquer tout au long de la préparation une crème protectrice au niveau du siège afin d’éviter l’irritation anale engendrée par les diarrhées.
Comment se déroule une colonoscopie ?
Un endoscope souple est introduit par l’anus. Celui-ci peut remonter jusqu’à l’abouchement de l’intestin grêle (« iléoscopie »). Du CO2 est insufflé pour déplisser les parois digestives. Une sensation de ballonnement et la nécessité d’éliminer des gaz pourront être ressenties durant et après l’examen.
Différents prélèvements peuvent être réalisés au cours de l’examen si votre médecin le juge utile. Si l’examen met en évidence un ou plusieurs polypes, ils sont enlevés à l’aide d’une pince ou d’un bistouri électrique (on parle de « polypectomie »).
Pour votre confort, une sédation ou une anesthésie générale est souvent proposée et organisée. L’examen dure environ 30 minutes mais la préparation et le repos en salle de réveil pouvant prendre plusieurs heures, il est conseillé de réserver la journée. Après une anesthésie générale, une surveillance de 2 heures est requise. En général, le retour est autorisé le jour même avec un accompagnant (la conduite d’un véhicule est interdite après sédation ou anesthésie). En cas d’examen difficile ou de retrait de gros polype, une nuit de surveillance hospitalière sera nécessaire.
Colonoscopie : quelles complications possibles ?
Tout acte médical, même conduit dans des conditions de compétence et de sécurité conformes aux données actuelles de la science et des réglementations en vigueur, recèle un risque de complication.
Les complications de la coloscopie sont rares (environ 1%) (perforation digestive, hémorragie, infections, troubles cardiovasculaires). Elles peuvent nécessiter une hospitalisation, une transfusion, voire une intervention chirurgicale. Elles peuvent être favorisées par vos antécédents médico-chirurgicaux ou la prise de certains médicaments. Ces complications pourraient se manifester le jour de l’examen ou dans les jours suivants.
En cas de symptôme anormal (violente douleur abdominale, selle sanglante (sang rouge ou noir), frissons, fièvre..), n’hésitez pas à recontacter le médecin qui s’est occupé de vous aux heures ouvrables, du lundi au vendredi, de 8h-16h30 :
- Clinique d’Endoscopie Hôpital Général Erasme: +32 (0)2 555.32.92
- Hôpital de Jour Erasme : +32 (0)2 555.37.77
- Institut Bordet : +32 (0)2 541.37.20
Si vous n’arrivez pas à le contacter, il importe de contacter rapidement votre médecin traitant, le médecin de garde ou le service des urgences.
Entre chaque patient et selon la réglementation en vigueur, l’endoscope est désinfecté et les accessoires utilisés sont stérilisés ou jetés (matériel à usage unique).